3月6日是世界青光眼日,今年的主題是「團結一致,共創無青光眼世界」。青光眼是全球首位不可逆致盲眼病,被稱為「沉默的視力小偷」。但由於知識普及程度不足,我國有近九成青光眼患者在早期未能及時診斷。
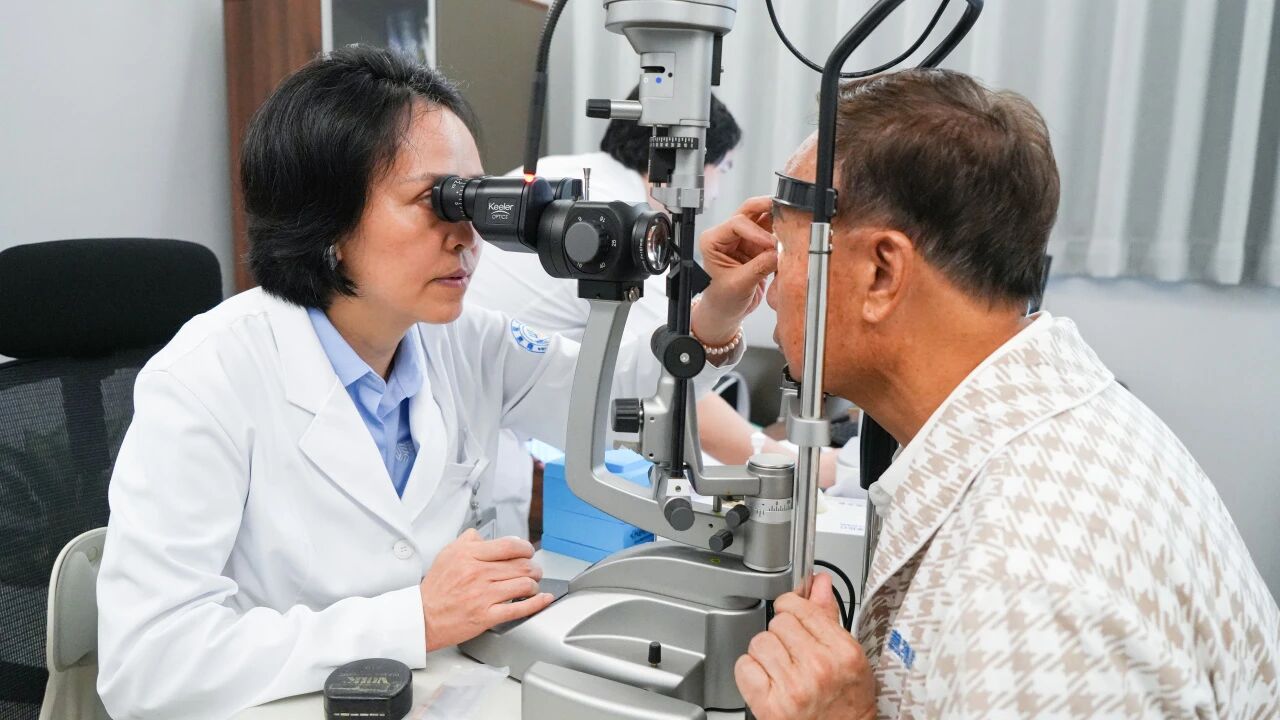
青光眼發病隱匿、危害大
青光眼是世界第二位的致盲性眼疾,是指病理性的眼壓升高,導致不可逆的視神經萎縮和視野缺損。流行病學數據顯示,中國原發性青光眼患者的數量約2,200萬人,全球有超過6,000萬青光眼患者。
深圳普瑞星耀眼科醫院劉萬麗副院長表示,青光眼發病隱匿,有不少青光眼患者根本不知道自己患病,從而耽誤了治療。劉萬麗副院長曾有一個年輕的男性患者,眼睛看東西一直霧濛濛,但並沒有及時到醫院檢查。等到視力降到看不清路時,他才到醫院檢查,檢查發現雙眼眼壓高出正常一倍多,伴隨角膜水腫、視神經萎縮。
後續雖然經藥物合併手術治療,患者的眼壓降到正常範圍,但由於視神經已經損傷,患者的視野只有10%,視功能非常差。 「很多人以為,只要將眼壓降下來,視力就能恢復,其實這是一個錯誤的認知,青光眼對眼睛的傷害一旦形成就不可逆。」劉萬麗副院長介紹,「我們要提高對青光眼的警惕性,定期進行眼科檢查,早發現、早治療,一起共創無青光眼世界。」
哪些人更容易患青光眼?
「對於有青光眼家族史的人,患病的風險也更高,如果直系親屬中有青光眼患者,風險會比普通人高3-5倍。40歲以上的群體,由於年齡增長使眼部機能下降,白內障患病幾率增加,眼壓容易升高,也是青光眼的高風險人群。」劉萬麗副院長介紹。
此外,高度近視(近視大於600度或眼軸大於26mm)、糖尿病和高血壓患者,眼底視神經較為脆弱,眼壓稍微升高或對普通人而言的正常眼壓,對他們的視神經卻容易造成損傷。
劉萬麗副院長特別強調,青光眼被稱為“沉默的視力小偷”,因為大多數青光眼屬於慢性的(包括開角型和慢性閉角型青光眼),眼壓是慢慢上升的,患者逐漸適應了眼壓變化,不會突然眼痛、頭痛、噁心,視力和視野在不知不覺中一點點被偷走,就像溫水煮青蛙。等到有看東西模糊、視野變窄等症狀,視神經早就被壓壞,而且是不可逆的。因此對於以上青光眼高風險族群,每年要進行眼部檢查,以排除青光眼發生。
青光眼患者需要做哪些檢查?
深圳普瑞星耀眼科醫院趙寧副教授介紹,對於青光眼患者的核心檢查有三項:首先是眼壓檢查,這是最基礎、最關鍵的項目,排查眼壓異常,眼壓檢查一般到院才能做,必要時要進行多次眼壓監測;第二是眼底檢查,如檢眼鏡直接觀察或眼底照相、 OCT,判斷是否有視神經損傷,這是診斷青光眼的核心標準;第三是視野檢查,排查是否有視野縮小、缺損的情況,因為青光眼的損傷最終會體現在視野上;第四需要進行一些必要檢查,比如角膜厚度測量,UBM檢查了解前房情況,眼軸測量等等。

那麼多久做一次檢查呢?深圳普瑞星耀眼科醫院趙寧副教授建議,對於一般人群(無高危險因子),建議1-2年做一次眼壓檢查,40歲以後增加視神經及視野檢查;高危險群(有家族史、精神壓力大、高度近視、有糖尿病等基礎疾病),建議每年至少做一次完整的青光眼篩檢(眼壓大、高度近視、有糖尿病等基礎疾病),建議每年至少做一次完整的青光眼篩檢(眼壓+視神經+,
青光眼一旦確診 需終身管理
趙寧副教授介紹,青光眼一旦確診,需要長期、規範管理,甚至終身介入。只要堅持科學管理,穩定眼壓,就能有效延緩病情發展。
首先,青光眼患者要嚴格遵醫囑用藥,不能擅自停藥、減藥或更換藥物。很多患者覺得眼壓穩定了,就會自行停藥,很可能會導致眼壓反彈,加重病情。如果用藥過程中有不適,一定要及時諮詢醫生,由醫師調整用藥計畫。
其次,定期複查,這是慢病管理的核心。確診後,初期建議1個月複查一次;眼壓穩定後,可依病情延長至3個月到半年複查一次;及時監測病情變化,調整管理方案。
第三,調整生活方式,避免誘發因素。有高血壓、糖尿病等潛在疾病的患者,要積極控制基礎病,因為這些疾病會加重眼部損傷;規律作息,避免熬夜和情緒波動,避免劇烈運動、彎腰低頭等動作(尤其是眼壓控制不佳的患者),避免一次性大量飲水,這些都能幫助穩定病情,減少急性發作的風險。